آموزش تشخیص و مبارزه با سرطان به سلولهای ایمنی بدن یکی از پیشرفتهای مهم در دنیای پزشکی است. در طول دو دهه گذشته، محققان داروهای ایمونوتراپی (ایمنی درمانی) جدیدی ساختهاند که سلولهای ایمنی بیمار را تحریک میکند تا تومورها را بهطور قابل توجهی کوچک کنند یا حتی از بین ببرند. به گزارش مدیکال اکسپرس، این درمانها اغلب بر افزایش توانایی سلولهای T سیتوتوکسیک برای کشتن سلولهای سرطانی تمرکز دارد. با این حال، بهنظر میرسد که این روش درمانی فقط برای گروه کوچکی از بیماران که قبلا در تومور خود سلول T داشتند، کار میکند. یک مطالعه در سال2019 تخمین زد که کمتر از 13درصد از بیماران سرطانی به ایمونوتراپی پاسخ دادند.
زیستشناسی مصنوعی
برای مزایای بیشتر ایمونوتراپی برای بیماران بیشتر، دانشمندان به زیستشناسی مصنوعی روی آوردهاند، رشته مطالعاتی جدیدی که بهدنبال طراحی مجدد طبیعت با عملکردهای جدید و مفیدتر است. محققان در حال توسعه نوع جدیدی از درمان هستند که مستقیماً به بیماران مجموعه جدیدی از سلولهای T مهندسی شده برای حمله به تومورها میدهد؛ سلولهای T گیرنده آنتیژن کایمریک یا به اختصار سلولهای CAR-T. سلول درمانی CAR-T پتانسیل تغییر درمان سرطان را دارند. هماکنون از این روش درمانی برای درمان سرطانهای لنفوم و مولتیپل میلوما استفاده میشود و پاسخ قابلتوجهی را در مواردی که سایر درمانها شکست خوردهاند نشان داده است.
ایجاد مدار مصنوعی
با این حال، موفقیت مشابه در برابر انواع خاصی از تومورها مانند سرطان ریه یا پانکراس بهدلیل موانع منحصر به فردی که در برابر سلولهای T ایجاد میکنند کندتر بوده است. احمد خلیل، زیست شناس مصنوعی در دانشگاه بوستون در ماساچوست و همکارانش در تحقیقات تازه منتشر شده خود، دریافتند که افزودن یک مدار مصنوعی به سلولهای CAR-T میتواند بهطور بالقوه به آنها کمک کند تا موانعی را که تومورها ایجاد میکنند دور بزنند و توانایی آنها را برای از بین بردن انواع بیشتری از سرطان افزایش دهد.
درمان تومورهای جامد
درحالیکه سلول درمانی CAR-T در سرطان خون موفقیت آمیز بوده است، اما در مبارزه با سرطانهایی با تومور جامد مانند پانکراس و ملانوم با موانعی مواجه شده است. برخلاف سرطانهایی که از خون شروع میشوند، این نوع سرطانها به یک توده جامد تبدیل میشوند که ریزمحیطی از مولکولها، سلولها و ساختارهایی تولید میکند که از ورود سلولهای T به تومور و تحریک پاسخ ایمنی جلوگیری میکند. در اینجا، حتی سلولهای CAR-T که برای هدف قرار دادن تومور منحصربه فرد بیمار مهندسی شدهاند، قادر به دسترسی به آن نیستند و توانایی آنها در کشتن تومور سرکوب میشود.
بنابراین سلولهای CAR-T را به شیوهای طراحی کردند تا با یک تومور مواجه شود، IL-2 را در داخل تومور به جای خارج از آن تولید میکند و از آسیب رساندن به سلولهای سالم اطراف جلوگیری میکند. از آنجایی که synNotch میتواند موانعی را که تومورها ایجاد میکنند دور بزند، میتواند به سلولهای T کمک کند تا مقدار IL-2 را که میتوانند بسازند تقویت و حفظ کنند و به سلولهای T اجازه میدهد حتی در یک محیط ریز متخاصم به عملکرد خود ادامه دهند.
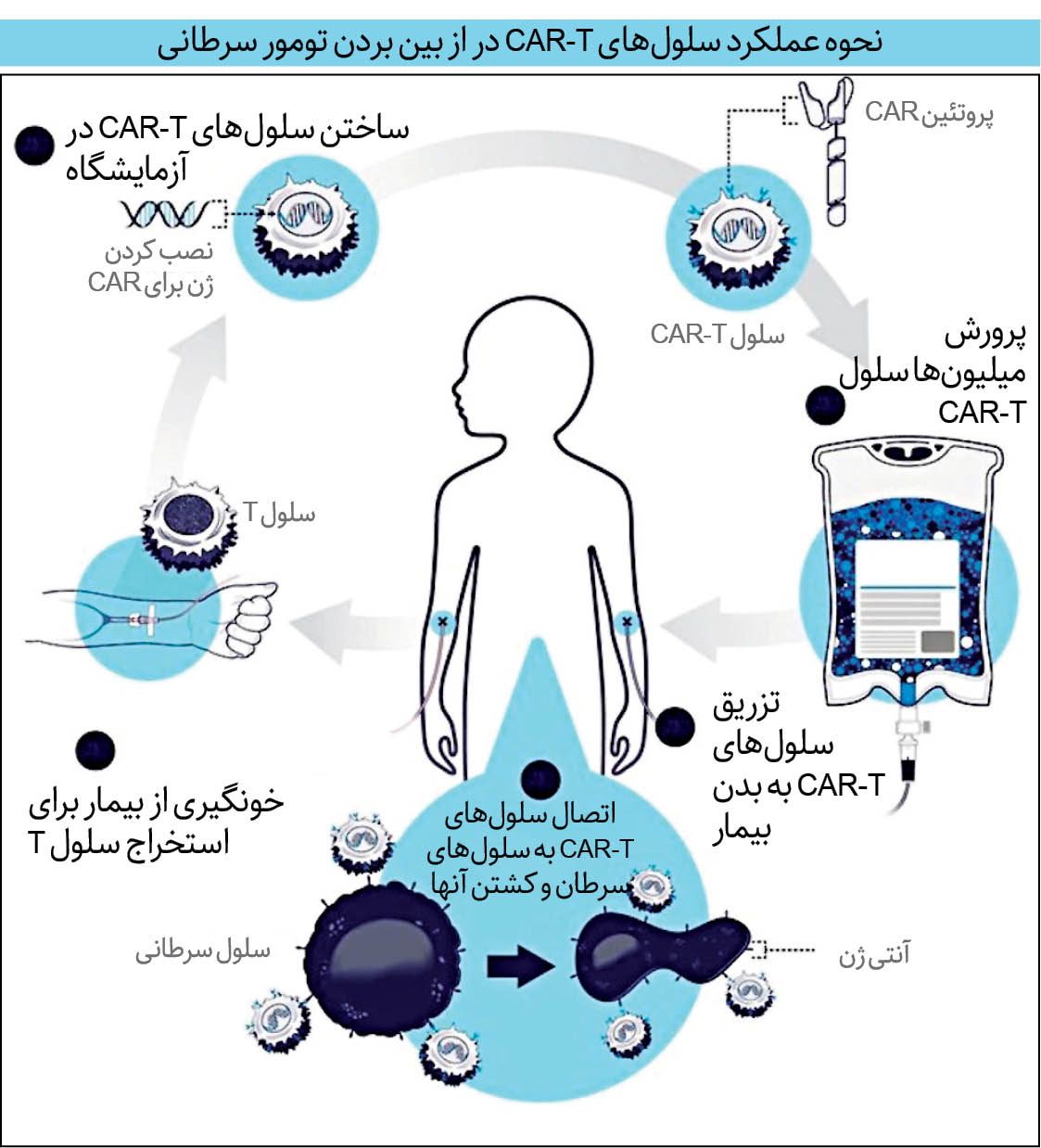
روش جدید پزشکان برای حمله به تومورهای سرطانی
در همینه زمینه :




